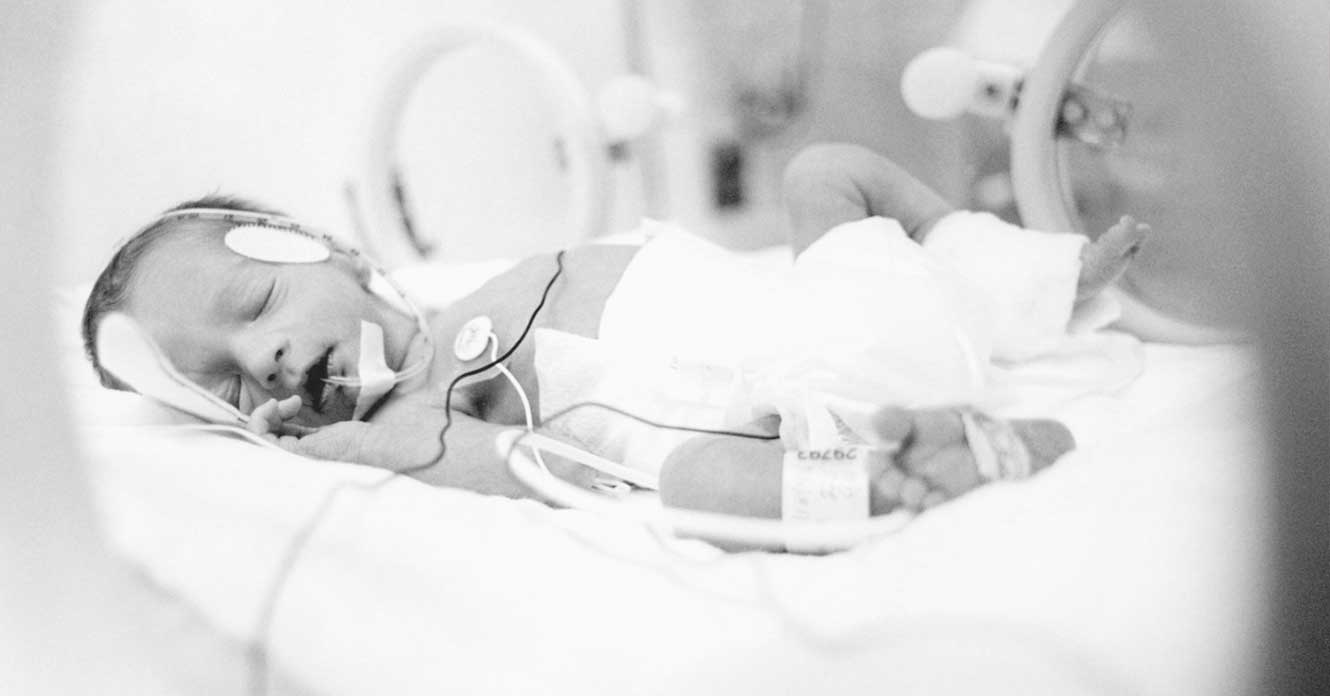
Pour les jeunes patients, des apports nutritionnels trop élevés ont longtemps été recommandés en soins intensifs. La faute à des études se basant sur les besoins des adultes. Des chercheurs mènent un programme de longue haleine sur le sujet.
TEXTE | Stéphany Gardier
La malnutrition est fréquente chez les enfants en soins intensifs. Elle peut concerner les patients dès leur admission. «Près d’un tiers des enfants sont dénutris à leur arrivée dans le service, estime Jacques Cotting, chef de l’Unité de soins intensifs pédiatriques du CHUV jusqu’en juillet 2018. Dans 75% des cas, ces enfants souffrent de maladies chroniques qui les empêchent de se nourrir correctement.» Les enfants qui séjournent en soins intensifs ont subi une opération, souvent cardiaque ou ORL. Mais ils peuvent aussi souffrir de bronchiolite, ou avoir subi un traumatisme.
«Il s’agit le plus souvent de séjours ‹courts›: huit jours en moyenne au CHUV, explique Corinne Jotterand Chaparro, professeure assistante à la Haute école de santé – HEdS – Genève – HES-SO. Mais certains enfants peuvent rester bien plus longtemps: deux à trois mois pour ceux qui sont en attente d’une greffe, par exemple.»
Des recommandations basées sur les besoins des adultes
Assurer à ces jeunes patients des apports nutritionnels adaptés à leur état de santé, leur âge et leurs besoins est primordial pour ne pas péjorer le pronostic de leur maladie ou leurs capacités de récupération. «La nutrition représente une thérapie de substitution au même titre que la ventilation mécanique», rappelle Corinne Jotterand Chapparo. Mais, faute de données disponibles chez l’enfant, les résultats de recherches menées sur des adultes ont longtemps servi à établir les recommandations pour la nutrition des patients en soins intensifs pédiatriques. «Des études menées dans les années 1970 avaient bien décrit le métabolisme des adultes en soins intensifs, indique Jacques Cotting. Elles avaient montré que ces patients consommaient plus d’énergie que les adultes en bonne santé.»
Baser les traitements des enfants sur les données des adultes représente une situation commune en médecine pédiatrique, qui constitue bien souvent le parent pauvre de la recherche et par conséquent des innovations. Le problème, c’est que l’enfant est tout sauf un adulte miniature. «Certes le nombre d’enfants malades est bien inférieur à celui des adultes, voilà l’argument que l’on nous sert toujours, s’insurge le médecin. Mais la population pédiatrique existe!»
Développer un calorimètre pour les nouveau-nés
En 2009, l’équipe de Jacques Cotting, alors chef de l’Unité de soins intensifs pédiatriques du CHUV, s’est alliée avec des chercheurs du domaine Ingénierie et Architecture de la HES-SO dans le cadre d’un projet nommé CALIND. Leur objectif consistait à réaliser un calorimètre adapté aux très faibles volumes d’oxygène et de gaz carbonique présents dans le flux respiratoire des nouveau-nés. Leur travail a permis des avancées intéressantes pour la mesure miniaturisée du flux respiratoire et de la concentration en gaz carbonique, avec le développement d’un prototype. Mais les nombreux obstacles techniques rencontrés pour la mesure de la concentration en oxygène ont empêché malheureusement la finalisation du projet.
En ce qui concerne la nutrition, il faudra attendre la fin des années 1980 pour qu’une publication scientifique démontre, pour la première fois, que l’hypermétabolisme n’existerait pas chez les enfants. Ces données ont toutefois été ignorées pendant plusieurs années. C’est dans ce contexte que Jacques Cotting a contribué dès 1998 au lancement d’un programme de recherche dans le but d’améliorer la nutrition des jeunes patients. «Les enfants en soins intensifs sont souvent sous assistance respiratoire et nourris par sonde – voire par voie veineuse quand la situation l’impose, observe Corinne Jotterand Chaparro, responsable de ce programme de recherche toujours en cours. Il n’y a plus d’auto-contrôle de leur nutrition, c’est une énorme responsabilité pour les soignants.»
Des données difficiles à acquérir
En 1998, deux diététiciennes, Jocelyne Depeyre Laure, aujourd’hui professeure et responsable de la Filière Nutrition et diététique de la HEdS-Genève, et Marie-Odile Ranson de l’Unité de soins intensifs pédiatriques du CHUV, alors dirigée par Jacques Cotting, demandent à suivre une formation sur le sujet. «Rien n’existait en Suisse, elles ont dû aller à Paris», se souvient le médecin. Le programme de recherche pour évaluer les besoins nutritionnels des enfants hospitalisés dans l’unité du CHUV est ensuite lancé. «La méthode de choix pour effectuer ces mesures s’appelle la calori-métrie indirecte, et elle nécessite environ deux heures par mesure, précise Jacques Cotting. Cela explique que peu d’équipes se lancent dans ce type de recherche.»
A force de persévérance, les chercheurs parviennent à réaliser des calorimétries indirectes sur 74 jeunes patients, âgés d’une semaine à 8 ans, suivis de leur admission jusqu’au jour de leur extubation. Un travail de taille quand on considère qu’entre 1992 et 2012 seuls 900 enfants ont été inclus dans des protocoles similaires à l’échelle mondiale. «Il s’agit de données difficiles à acquérir, car il n’existe pas de matériel adapté aux enfants, insiste le médecin. Il nous a fallu deux ans rien que pour parvenir à calibrer l’appareil afin qu’il soit utilisable pour tous les âges. C’est insensé!»
Les enfants trop nourris pendant des années
Les données suisses, ainsi que d’autres depuis lors, ont confirmé que les enfants en soins intensifs n’ont pas les mêmes besoins énergétiques que les adultes. «Ces patients ont en fait besoin d’environ 60% des apports recommandés pour un enfant en bonne santé du même âge, souligne Corinne Jotterand Chaparro. Les anciennes recommandations ont donc conduit à trop nourrir les jeunes patients pendant des années!» Or un apport énergétique trop important n’est pas anodin. Il peut perturber la fonction hépatique, provoquer une hyperglycémie associée à un risque plus élevé d’infections, augmenter le travail respiratoire, et parfois allonger le temps d’intubation.
L’équipe de recherche du CHUV et de la HEdS-Genève travaille aujourd’hui à la formation des soignants, notamment des jeunes médecins, afin de les sensibiliser à l’importance de la nutrition pour les patients en soins intensifs pédiatriques. «Il existe des cultures très différentes selon les pays, note Jacques Cotting. En Angleterre, par exemple, la nutrition ne représente pas vraiment une priorité.» En Suisse, les pratiques restent hétérogènes d’un centre hospitalier à l’autre. «Les recherches ont montré que les résultats sont bien meilleurs s’il y a une personne dédiée à cette question dans l’unité, ajoute Corinne Jotterand Chaparro. Cela prendra sûrement du temps, mais on espère que, petit à petit, les mentalités et les pratiques vont évoluer.» Ces études se poursuivent désormais à l’échelle nationale et internationale, afin d’optimiser notamment les prescriptions nutritionnelles établies par les médecins.
Déterminer les besoins en protéines
Estimer la ration calorique globale dont ont besoin les jeunes patients en soins intensifs a représenté une entreprise de longue haleine. Mais l’équipe de scientifiques du CHUV et de la Haute école de santé – HEdS – Genève – HES-SO a poussé ses travaux plus loin. «Nous avons déterminé les besoins protéiques de ces patients, car ce sont les macronutriments les plus importants, précise Corinne Jotterand Chaparro. Les protéines permettent notamment de préserver la masse musculaire, elles favorisent la cicatrisation et sont nécessaires à la réponse inflammatoire.» Les scientifiques ont déterminé les besoins protéiques de 74 enfants hospitalisés, en utilisant la pyrochemiluminescence, une «technique complexe qui n’est pas disponible habituellement à l’hôpital», relève Corinne Jotterand Chaparro. Des données qui ont permis aux scientifiques suisses de publier en 2016 des recommandations par classes d’âges. Cela n’avait encore jamais été fait auparavant.